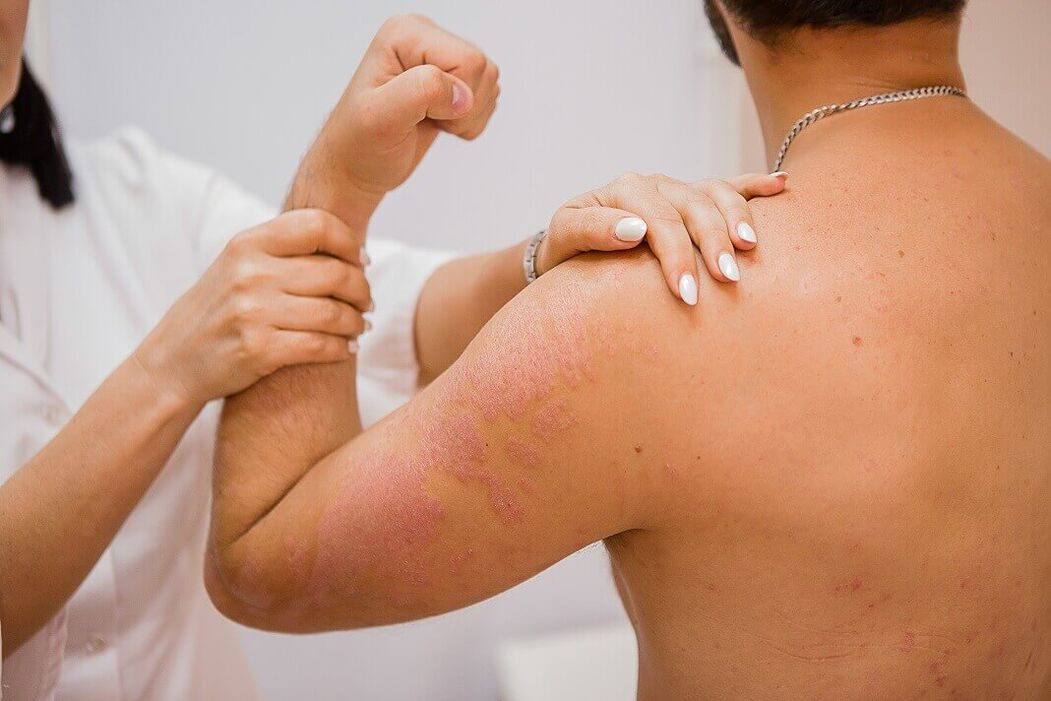
psoriaza(luskasti lišaj) je kronična, zelo pogosta kožna bolezen, poznana že v antiki. Njegova razširjenost v različnih državah se giblje od 0, 1 do 3%. Vendar te številke odražajo le delež psoriaze pri bolnikih z drugimi dermatozami oziroma pogostost njenega pojavljanja pri bolnikih z internističnimi boleznimi. Ker je bolezen pogosto lokalizirana in neaktivna, bolniki običajno ne iščejo pomoči v zdravstvenih ustanovah in zato niso nikjer prijavljeni.
Glavna patogenetska povezava, ki povzroča nastanek kožnih izpuščajev, je povečana mitotična aktivnost in pospešena proliferacija epidermalnih celic, kar vodi do dejstva, da celice spodnjih plasti "iztisnejo" ležeče celice in preprečujejo njihovo keratinizacijo. Ta proces se imenuje parakeratoza in ga spremlja obilno luščenje. Pri razvoju psoriatičnih lezij na koži so zelo pomembni lokalni imunopatološki procesi, povezani z medsebojnim delovanjem različnih citokinov - faktorja tumorske nekroze, interferonov, interlevkinov, pa tudi limfocitov različnih subpopulacij.
Sprožilna točka za nastanek bolezni je pogosto hud stres – ta dejavnik je prisoten v anamnezi večine bolnikov. Drugi sprožilni dejavniki so poškodbe kože, uporaba zdravil, zloraba alkohola in okužbe.
Številne motnje v povrhnjici, dermisu in vseh telesnih sistemih so tesno povezane in ne morejo ločeno pojasniti mehanizma razvoja bolezni.
Splošno sprejeta klasifikacija psoriaze ne obstaja. Tradicionalno se poleg navadne (vulgarne) luskavice razlikujejo eritrodermične, artropatske, pustularne, eksudativne, gutatne, palmoplantarne oblike.
Normalna luskavica se klinično kaže s tvorbo ploščatih papul, ki so jasno omejene od zdrave kože. Papule so rožnato rdeče barve in prekrite z ohlapnimi srebrno belimi luskami. Z diagnostičnega vidika se pri strganju papul pojavi zanimiva skupina znakov, ki se imenuje psoriatična triada. Najprej se pojavi pojav "stearinske pege", za katerega je značilno povečano luščenje pri strganju, zaradi česar je površina papul podobna kapljici stearina. Po odstranitvi lusk opazimo pojav "terminalnega filma", ki se kaže v obliki mokre sijoče površine elementov. Po tem, z nadaljnjim strganjem, opazimo pojav "krvave rose" - v obliki pikčastih, nezlivajočih se kapljic krvi.
Izpuščaj se lahko nahaja na katerem koli delu kože, vendar je večinoma lokaliziran na koži kolenskih in komolčnih sklepov ter lasišča, kjer se bolezen zelo pogosto začne. Za psoriatične papule je značilna nagnjenost k periferni rasti in združitvi v plake različnih velikosti in oblik. Plaki so lahko izolirani, majhni ali veliki in zasedajo velike površine kože.
Pri eksudativni psoriazi se narava luščenja spremeni - luske postanejo rumenkasto-sive, zlepijo se skupaj in tvorijo skorje, ki se tesno prilegajo koži. Sami izpuščaji so svetlejši in bolj otečeni kot pri navadni luskavici.
Psoriazo dlani in podplatov lahko opazimo kot izolirano lezijo ali v kombinaciji z lezijami na drugih lokacijah. Manifestira se v obliki značilnih papulo-plak elementov, kot tudi hiperkeratotičnih, kalusom podobnih lezij z bolečimi razpokami ali pustularnimi izpuščaji.
Psoriaza skoraj vedno prizadene nohtne plošče. Najbolj patognomoničen je pojav pikčastih odtisov na nohtnih ploščah, zaradi česar je nohtna plošča podobna naprstku. Opazimo lahko tudi rahljanje nohtov, krhke robove, razbarvanje, prečne in vzdolžne brazde, deformacije, zadebelitve in subungualno hiperkeratozo.
Psoriatična eritrodermija je ena najhujših oblik luskavice. Lahko se razvije zaradi postopnega napredovanja psoriatičnega procesa in zlitja plakov, pogosteje pa se pojavi pod vplivom neracionalnega zdravljenja. Z eritrodermo celotna koža pridobi svetlo rdečo barvo, postane otekla, infiltrirana in je obilno luščenje. Bolnike moti hudo srbenje in njihovo splošno stanje se poslabša.
Rentgenološko pri večini bolnikov opazimo različne spremembe v osteoartikularnem aparatu brez kliničnih znakov poškodb sklepov. Takšne spremembe vključujejo periartikularno osteoporozo, zoženje sklepnih špranj, osteofite in cistično čiščenje kostnega tkiva. Razpon kliničnih manifestacij se lahko razlikuje od manjše artralgije do razvoja invalidne ankilozirajoče artroze. Klinično opazimo otekanje sklepov, pordelost kože v predelu prizadetih sklepov, bolečino, omejeno gibljivost, deformacije sklepov, ankilozo in pohabljenost.
Pustularna psoriaza se kaže v obliki generaliziranih ali omejenih izpuščajev, lokaliziranih predvsem na koži dlani in podplatov. Čeprav je glavni simptom te oblike luskavice pojav pustul na koži, ki jih v dermatologiji obravnavamo kot manifestacijo pustularne okužbe, je vsebina teh mehurčkov običajno sterilna.
Gutatna psoriaza se najpogosteje razvije pri otrocih in jo spremlja nenaden izpuščaj majhnih papuloznih elementov, razpršenih po koži.
Psoriaza se pojavlja približno enako pogosto pri moških in ženskah. Pri večini bolnikov se bolezen začne razvijati pred 30. letom. Pri mnogih bolnikih obstaja povezava med poslabšanji in letnim časom: pogosteje se bolezen poslabša v hladni sezoni (zimska oblika), veliko redkeje poleti (poletna oblika). V prihodnosti se lahko ta odvisnost spremeni.
Med psoriazo ločimo 3 stopnje: progresivno, stacionarno in regresivno. Za progresivno fazo je značilna rast po periferiji in pojav novih lezij, zlasti na mestih prejšnjih lezij (izomorfna Koebnerjeva reakcija). V fazi regresije pride do zmanjšanja ali izginotja infiltracije po obodu ali v središču plakov.
Vulgarno psoriazo ločimo od parapsoriaze, sekundarnega sifilisa, lichen planusa, diskoidnega eritematoznega lupusa in seboroičnega ekcema. Težave nastanejo pri diferencialni diagnozi palmoplantarne in artropatske psoriaze.
Pri vulgarni psoriazi je napoved za življenje ugodna. Pri eritrodermi, artropatski in generalizirani pustularni psoriazi sta možna invalidnost in celo smrt zaradi izčrpanosti in razvoja hudih okužb.
Napoved ostaja negotova glede trajanja bolezni, trajanja remisije in poslabšanj. Izpuščaji lahko obstajajo dolgo časa, več let, pogosteje pa se poslabšanja izmenjujejo z obdobji izboljšanja in kliničnega okrevanja. Pri precejšnjem deležu bolnikov, zlasti tistih, ki niso bili podvrženi intenzivnemu sistemskemu zdravljenju, so možna dolgotrajna spontana obdobja kliničnega okrevanja.
Neracionalno zdravljenje, samozdravljenje in obračanje k "zdravilcem" poslabšajo potek bolezni in povzročijo poslabšanje in širjenje kožnih izpuščajev. Zato je glavni namen tega članka dati kratek opis sodobnih metod zdravljenja te bolezni.
Danes obstaja ogromno metod za zdravljenje luskavice, pri zdravljenju te bolezni se uporablja na tisoče različnih zdravil. Toda to pomeni le, da nobena od metod ne daje zajamčenega učinka in ne ozdravi bolezni v celoti. Poleg tega se vprašanje ozdravitve ne postavlja - sodobna terapija lahko le zmanjša kožne manifestacije, ne da bi vplivala na številne trenutno neznane patogenetske dejavnike.
Zdravljenje psoriaze se izvaja ob upoštevanju oblike, stopnje, stopnje razširjenosti izpuščaja in splošnega stanja telesa. Zdravljenje je praviloma kompleksno, vključuje kombinacijo zunanjih in sistemskih zdravil.
Pri zdravljenju so velikega pomena bolnikova motivacija, družinske razmere, socialni status, življenjski slog in zloraba alkohola.
Metode zdravljenja lahko razdelimo na naslednja področja: zunanja terapija, sistemska terapija, fizioterapija, klimatoterapija, alternativne in ljudske metode.
Zunanja terapija
Zdravljenje z zunanjimi zdravili je pri luskavici izjemnega pomena. V blagih primerih se zdravljenje začne z lokalnimi ukrepi in je omejeno nanje. Zdravila za lokalno uporabo imajo praviloma manj stranskih učinkov, vendar so po učinkovitosti slabša od sistemske terapije.
V napredovali fazi se zunanje zdravljenje izvaja zelo previdno, da ne povzroči poslabšanja stanja kože. Bolj ko je vnetje intenzivno, manjša mora biti koncentracija mazil. Običajno je na tej stopnji zdravljenje psoriaze omejeno na posebno kremo, 0, 5–2% salicilno mazilo in zeliščne kopeli.
Na stacionarni in regresivni stopnji so indicirana bolj aktivna zdravila - 5-10% naftalansko mazilo, 2-5% salicilno mazilo, 2-5% žveplovo katransko mazilo, pa tudi številne druge metode terapije.
V sodobnih razmerah mora zdravnik pri izbiri metode zdravljenja ali določenega zdravila upoštevati uradne protokole in formularje, ki so jih razvili pristojni zdravstveni organi. Zvezni vodnik za uporabo zdravil (izdaja IV) predlaga steroidna zdravila, salicilno mazilo in pripravke iz katrana za lokalno zdravljenje bolnikov s psoriazo.
Osredotočili se bomo predvsem na zdravila, navedena v priročnikih.
Hidratantna sredstva.Zmehča luskasto površino psoriatičnih elementov, zmanjša napetost kože in izboljša elastičnost. Uporabljajte kreme na osnovi lanolina z vitamini. Po literaturi so že po tako blagi izpostavljenosti klinični učinki (zmanjšanje srbenja, eritema in luščenja) doseženi pri tretjini bolnikov.
Pripravki s salicilno kislino. Običajno se uporabljajo mazila s koncentracijo od 0, 5 do 5% salicilne kisline. Deluje antiseptično, protivnetno, keratoplastično in keratolitično in se lahko uporablja v kombinaciji s katranom in kortikosteroidi. Salicilno mazilo zmehča luskaste plasti psoriatičnih elementov, poleg tega pa poveča učinek lokalnih steroidov s povečanjem njihove absorpcije, zato se pogosto uporablja v kombinaciji z njimi.
Pripravki katrana. Že dolgo se uporabljajo v obliki 5–15 % mazil in past, pogosto v kombinaciji z drugimi lokalnimi zdravili. Pri nas se uporabljajo mazila z lesnim katranom (običajno brezovim), v nekaterih tujih državah - s premogovim katranom. Slednji je bolj aktiven, vendar ima po mnenju naših znanstvenikov rakotvorne lastnosti, čeprav številne publikacije in tuje izkušnje tega ne potrjujejo. Katran je po aktivnosti boljši od salicilne kisline in ima protivnetne, keratoplastične in anti-eksfoliativne lastnosti. Njegova uporaba pri luskavici je tudi posledica vpliva na celično proliferacijo. Pri predpisovanju pripravkov katrana je treba upoštevati njegov fotosenzibilizirajoči učinek in tveganje za poslabšanje delovanja ledvic pri ljudeh z nefrološkimi boleznimi.
Za umivanje las se uporabljajo šamponi s katranom.
Naftalansko olje. Mešanica ogljikovodikov in smol, vsebuje žveplo, fenol, magnezij in številne druge snovi. Pripravki iz naftalanskega olja imajo protivnetne, absorbirajoče, antipruritične, antiseptične, luščilne in reparativne lastnosti. Za zdravljenje psoriaze se uporabljajo 10-30% naftalanska mazila in paste. Naftalansko olje se pogosto uporablja v kombinaciji z žveplom, ihtioolom, borovo kislino in cinkovo pasto.
Lokalna retinoidna terapija. Prvi učinkovit lokalni retinoid, odobren za uporabo pri zdravljenju psoriaze. To zdravilo pri nas še ni registrirano. Je žele na vodni osnovi in je na voljo v koncentracijah 0, 05 in 0, 1 %. Po učinkovitosti je primerljiv z močnimi kortikosteroidi. Stranski učinki vključujejo srbenje in draženje kože. Ena od prednosti tega zdravila je njegova daljša remisija v primerjavi z GCS.
Trenutno se uporabljajo sintetični hidroksiantroni.
Analog naravnega krizarobina ima citotoksični in citostatični učinek, kar vodi do zmanjšanja aktivnosti oksidativnih in glikolitičnih procesov v povrhnjici. Posledično se zmanjša število mitoz v povrhnjici ter hiperkeratoza in parakeratoza. Na žalost ima zdravilo izrazit lokalni dražilni učinek in če pride v stik z zdravo kožo, lahko pride do opeklin.
Derivati iperita
Vsebujejo sredstva za pretisne omote - iperit in trikloretilamin. Zdravljenje s temi zdravili poteka zelo previdno, najprej z uporabo mazil z majhno koncentracijo na majhnih lezijah enkrat na dan. Nato se ob dobrem prenašanju koncentracija, površina in pogostost uporabe povečajo. Zdravljenje poteka pod strogim zdravniškim nadzorom, s tedenskimi preiskavami krvi in urina. Zdaj se ta zdravila praktično ne uporabljajo, vendar so zelo učinkovita v stacionarni fazi bolezni.
Cinkov pirition. Aktivna snov se proizvaja v obliki aerosolov, krem in šamponov. Deluje protimikrobno, protiglivično in antiproliferativno - zavira patološko rast epidermalnih celic v stanju hiperproliferacije. Slednja lastnost določa učinkovitost zdravila za psoriazo. Zdravilo lajša vnetje, zmanjšuje infiltracijo in luščenje psoriatičnih elementov. Zdravljenje poteka v povprečju mesec dni. Za zdravljenje bolnikov z lezijami lasišča se uporabljajo aerosol in šampon, za kožne lezije - aerosol in krema. Zdravilo se uporablja 2-krat na dan, šampon se uporablja 3-krat na teden. Pri nas od leta 1995 proučujejo klinično učinkovitost in prenašanje vseh farmacevtskih oblik cinkovega piritionata. Po zaključku vodilnih dermatoloških centrov učinkovitost zdravila pri zdravljenju bolnikov s psoriazo doseže 85–90%. Na podlagi podatkov, ki so jih v periodičnih publikacijah objavili vodilni strokovnjaki iz teh in drugih centrov, je mogoče klinično ozdravitev doseči po 3-4 tednih zdravljenja. Učinek se razvija postopoma, vendar je zelo pomembno, da so rezultati zdravljenja očitni do konca prvega tedna od začetka uporabe zdravila - srbenje se močno zmanjša, luščenje izgine, eritem postane bled. Tako hitro doseganje kliničnega učinka posledično vodi do hitrega izboljšanja kakovosti življenja bolnikov. Zdravilo se dobro prenaša. Odobreno za uporabo od 3. leta starosti.
Mazila z vitaminom D3. Od leta 1987 se za lokalno zdravljenje uporablja sintetični pripravek vitamina D3. Številne eksperimentalne študije so pokazale, da kalcipotriol zavira proliferacijo keratinocitov, pospešuje njihovo morfološko diferenciacijo, vpliva na dejavnike imunskega sistema kože, ki uravnavajo celično proliferacijo, in deluje protivnetno. Na našem trgu so v tej skupini 3 zdravila različnih proizvajalcev. Zdravila se nanesejo na prizadeta področja kože 1-2 krat na dan. Učinkovitost mazil z D3približno ustreza učinku kortikosteroidnih mazil razredov I, II in po J. Koo - celo razreda III. Pri uporabi teh mazil se pri večini bolnikov (do 95%) pojavi izrazit klinični učinek. Vendar pa lahko za dosego dobrega učinka traja precej dolgo (od 1 meseca do 1 leta), prizadeta površina pa ne sme presegati 40%. Poročali so o pozitivnih izkušnjah s snovjo pri otrocih. Zdravilo je bilo uporabljeno 2-krat na dan, izrazit učinek je bil opažen do konca četrtega tedna zdravljenja. Stranski učinki niso bili ugotovljeni.
Kortikosteroidna zdravila. V medicinski praksi se kot zunanja sredstva uporabljajo od leta 1952, ko je bila prvič dokazana učinkovitost zunanje uporabe steroidov. Do danes je na farmacevtskem trgu registriranih približno 50 glukokortikosteroidov za zunanjo uporabo. To nedvomno otežuje izbiro zdravnika, ki mora imeti informacije o vseh zdravilih. Po isti raziskavi so med najpogosteje predpisanimi kortikosteroidi za luskavico kombinirana zdravila.
Terapevtski učinek zunanjih kortikosteroidov je posledica številnih potencialno koristnih učinkov:
- protivnetni učinek (vazokonstrikcija, razrešitev vnetnega infiltrata);
- epidermostatik (antihiperplastični učinek na epidermalne celice);
- antialergijsko;
- lokalni analgetični učinek (odprava srbenja, pekoč občutek, bolečina, občutek napetosti).
Spremembe v strukturi GCS so vplivale na njihove lastnosti in aktivnost. Tako se je pojavila precej velika skupina zdravil, ki se razlikujejo po kemični zgradbi in delovanju. Hidrokortizon acetat se danes praktično ne uporablja za psoriazo, uporablja se v kliničnih študijah za primerjavo z novo proizvedenimi zdravili. Na primer, domneva se, da če se aktivnost hidrokortizona vzame kot ena, bo aktivnost triamcinolon acetonida 21 enot in betametazona - 24 enot. Od zdravil drugega razreda za psoriazo se najpogosteje uporablja flumetazonpivalat v kombinaciji s salicilno kislino, najsodobnejši pa so nefluorirani kortikosteroidi. Zaradi minimalnega tveganja neželenih učinkov so mazila in kreme z aklometazonom dovoljene za uporabo na občutljivih predelih (obraz, kožne gube), zdravljenje otrok in starejših, kadar se nanašajo na velike površine kože.
Med zdravili tretjega razreda je mogoče razlikovati skupino fluoriranih kortikosteroidov. Farmakoekonomska analiza uporabe teh zdravil (čeprav ne za luskavico), ki je sestavljena iz preučevanja razmerja cena/varnost/učinkovitost, je po podatkih pokazala ugodne kazalnike za betametazonvalerat - hiter razvoj terapevtskega učinka, nižjo ceno zdravila. zdravljenje.
Pri zdravljenju luskavice je treba začeti z lažjimi zdravili, v primeru ponavljajočih se poslabšanj in neučinkovitosti uporabljenih zdravil pa dajati močnejša. Vendar pa so med ameriškimi dermatologi priljubljene naslednje taktike: najprej se za hiter učinek uporabi močan GCS, nato pa se bolnik prenese na zmerno ali šibko zdravilo za vzdrževalno terapijo. V vsakem primeru se močna zdravila uporabljajo v kratkih tečajih in le na omejenih območjih, saj je verjetnost neželenih učinkov večja pri njihovem predpisovanju.
Poleg te klasifikacije so zdravila razdeljena na fluorirana, difluorirana in nefluorirana zdravila različnih generacij. Nefluorirani kortikosteroidi prve generacije (hidrokortizon acetat) so v primerjavi s fluoriranimi običajno manj učinkoviti, a varnejši glede neželenih učinkov. Zdaj je problem nizke učinkovitosti nefluoriranih kortikosteroidov že rešen - ustvarjena so bila nefluorirana zdravila četrte generacije, ki so po moči primerljiva s fluoriranimi in po varnosti - s hidrokortizon acetatom. Problem povečanja učinka zdravila se ne rešuje s halogeniranjem, temveč z zaestrenjem. Poleg povečanja učinka vam to omogoča uporabo esterificiranih zdravil enkrat na dan. Za lokalno uporabo pri psoriazi so trenutno prednostni nefluorirani kortikosteroidi četrte generacije.
Standardni neželeni učinki pri uporabi lokalnih steroidov so razvoj kožne atrofije, hipertrihoza, telangiektazija, pustularne okužbe, sistemsko delovanje z vplivom na hipotalamus-hipofizno-nadledvični sistem. Z zgoraj omenjenimi sodobnimi nefluoriranimi zdravili so ti neželeni učinki čim manjši.
Farmacevtska podjetja poskušajo diverzificirati paleto dozirnih oblik in proizvajati GCS v obliki mazil, krem in losjonov. Maščobno mazilo, ki ustvarja film na površini lezije, povzroči učinkovitejšo resorpcijo infiltracije kot druge dozirne oblike. Krema bolje lajša akutno vnetje, kožo vlaži in hladi. Nemastna osnova losjona zagotavlja enostavno porazdelitev po površini lasišča brez lepljenja las.
Po podatkih iz literature lahko pri uporabi na primer mometazona 3 tedne dosežemo pozitiven terapevtski učinek (zmanjšanje števila izpuščajev za 60–80%) pri skoraj 80% bolnikov. Po V. Yu. Udzhukhu je mogoče doseči najugodnejše razmerje "učinkovitost / varnost" pri uporabi hidrokortizon butirata. Izrazit klinični učinek pri uporabi tega zdravila je kombiniran z dobro prenašanjem - avtorji niso opazili neželenih učinkov pri nobenem od bolnikov, ki so bili zdravljeni, tudi pri nanosu na obraz. Pri dolgotrajni uporabi drugih kortikosteroidov je bilo treba zdravljenje prekiniti zaradi razvoja neželenih učinkov. Po mnenju B. Bianchija in N. G. Kochergina je primerjava rezultatov klinične uporabe mometazon fuorata in metilprednizolonaceponata pokazala enako učinkovitost teh zdravil pri zunanji uporabi. Številni avtorji (E. R. Arabian, E. V. Sokolovsky) predlagajo stopenjsko kortikosteroidno terapijo psoriaze. Zunanjo terapijo je priporočljivo začeti s kombiniranimi zdravili, ki vsebujejo kortikosteroide (na primer betametazon in salicilno kislino). Povprečno trajanje takega zdravljenja je približno 3 tedne. Nato pride do prehoda na čisti GCS, po možnosti tretjega razreda (na primer hidrokortizon butirat ali mometazon furoat).
Bolnike privlači enostavnost uporabe steroidnih zdravil, sposobnost hitrega lajšanja kliničnih simptomov bolezni, dostopnost in pomanjkanje vonja. Poleg tega ta zdravila ne puščajo mastnih madežev na oblačilih. Vendar pa mora biti njihova uporaba kratkotrajna, da se prepreči poslabšanje poteka bolezni. Pri dolgotrajni uporabi steroidnih mazil se razvije zasvojenost. Nenadna ukinitev kortikosteroidov lahko povzroči poslabšanje kožnega procesa. Literatura navaja različno trajanje remisije po lokalnem zdravljenju s kortikosteroidi. Večina študij kaže na kratkotrajno remisijo - od 1 do 6 mesecev.
Pri luskavici so najbolj učinkovite kombinacije steroidnih hormonov s salicilno kislino. Salicilna kislina zaradi svojih keratolitičnih in protimikrobnih učinkov dopolnjuje dermatotropno delovanje steroidov.
Na lasišče je priročno nanašati kombinirane losjone s kortikosteroidi in salicilno kislino. Po mnenju avtorjev učinkovitost kombiniranih zdravil doseže 80 - 100%, medtem ko se čiščenje kože zgodi zelo hitro - v 3 tednih.
Če povzamemo, je treba povedati, da se mora zdravnik v praksi vedno odločiti, ali bo uporabljal samo zunanje metode zdravljenja ali jih bo predpisal v kombinaciji s katero koli sistemsko terapijo, da bi povečal učinkovitost zdravljenja in podaljšal remisijo.























